Диагностика остеопороза
Для постановки правильного диагноза необходима грамотная диагностика. При подозрении на остеопороз врач назначает комплексную диагностику, которая состоит из специальных тестов, лабораторных анализов и исследований. В этой статье мы подробно расскажем обо всех методах диагностики и осветим, в каких случаях применяется каждый из них.
Физиологические тесты
Проведение таких тестов помогает оценить мышечную силу и координацию пациентов, и по этим данным выявить уровень риска переломов.
Тест 1: «Встань и иди». Пациенту необходимо встать со стула и дойти до стены, расположенной в 3-х метрах от него, коснуться стены рукой и вернуться на своё место. При этом врач засекает время, и, если на осуществление всех действий у пациента уходит более 10 секунд, врач делает вывод о повышении риска переломов.
Тест 2: «Встань со стула». Пациенту необходимо 5 раз подряд встать со стула и сесть обратно без помощи рук. Если данное упражнение занимает более 10 секунд, врач делает вывод о недостаточной силе нижних конечностей. При этом увеличивается вероятность падений, которые могут приводить к переломам.
Тест 3: «Алгоритм расчёта FRAX». Данный метод даёт возможность предсказать абсолютный риск переломов на 10 лет вперёд. Алгоритм расчёта достаточно сложен и включает множество переменных: МПК в области шейки бедра, возраст и пол пациента, индекс массы тела, сведения о перенесённых переломах, вредных привычках, приёме гормональных препаратов и некоторых других параметров. Именно данным алгоритмом рекомендует пользоваться ВОЗ. При высоком риске переломов пациентам назначается лечение.
Лабораторные исследования
Для достоверности результатов и разработки алгоритма лечения врачу необходимо воспользоваться и иными методами анализа. Наиболее достоверным средством диагностики различных заболеваний считаются лабораторные исследования. В данном случае это исследование крови на содержание в ней микроэлементов, необходимых для правильной работы костной системы. В то же время, врачу необходимо исключить иные заболевания, сопровождающиеся нарушением кальциево-фосфорного обмена, поэтому список необходимых показателей для исследования несколько расширен.
Для подтверждения остеопороза кровь и её компоненты исследуют на:
- Скорость оседания эритроцитов;
- Содержание кальция и фосфатов;
- Уровень щелочной фосфатазы;
- Уровень глюкозы;
- Уровень креатинина;
- Уровень трансаминазы;
- Уровень y-глутамилтранспептидазы;
- Наличие белка и фракций;
- Уровень основных гормонов – ПТГ, ТТГ, пролактина, эстрогенов и/или тестостерона;
- Уровень 25(ОН)D3 – маркер статуса витамина D в организме.
Дополнительно может быть проведён анализ уровня кальция в моче.
Критерии нормы зависят от возраста, а иногда и пола пациента – все эти параметры обязательно принимаются в расчёт.
Данные показатели позволяют не только верно установить диагноз, но и проводить контроль эффективности лечения. Для этого также проводят анализ костных маркеров: остеокальцина, остеонектина, коллагеновых перекрёстных групп, пиридинолина и диокспиридинолина, а также тартрат-резистентной кислой фосфатазы в сыворотке крови.
Дополнительные обследования
Данные обследования назначаются по показаниям:
- Для определения стадии развития остеопороза;
- Для обнаружения повреждений костной системы – трещин и переломов.
Выделяют следующие виды дополнительных обследований:
- Рентгенологическое обследование. Данное исследование является наиболее точным для определения повреждений (переломов) тел позвонков. Однако деформация тел позвонков и замыкательных пластинок становится заметной при прогрессирующем остеопорозе, когда потеряно уже 20-30% минеральной плотности костей. В этом случае на рентгенологическом снимке будет заметно истончение позвонков (они становятся прозрачнее), деформация их основания и покровной поверхности по типу «рыбий хвост», деформация передней стенки позвонка (приобретает клиновидную форму), а также повышенная контрастность замыкательных пластинок. Иногда на снимке может быть выявлен компрессионный перелом, когда позвонок становится плоским. Рентгенография позвоночника назначается в случаях, когда заметно уменьшение роста пациента: на 2 см за 1-3 года или на 4 см в сравнении с ростом в 25 лет.
- Сцинтиграфия скелета. Данное исследование позволяет выявить локальные зоны перелома или поражения костной ткани. Метод базируется на введении в организм пациента специального изотопа, который имеет способность быстро накапливаться в костях. Вспышки данного изотопа легко фиксируются специальной гамма-камерой. Места, где костная система плохо подсвечена, являются проблемными и требуют дополнительного исследования. Основное преимущество метода – возможность изучения всего скелета сразу, а не отдельных его частей, как в случае с рентгенологическим обследованием.
- Количественная компьютерная томография. Позволяет на ранней стадии распознать потерю плотности трабекулярных костей позвоночника. При таком исследовании врач может отличить компактное вещество от губчатого. Применяется реже из-за высокой лучевой нагрузки (100-300 мР), не используется для определения результатов лечения. Требует расширенных знаний врача-рентгенолога: необходимо не только правильно сделать цифровую радиограмму поясничного отдела позвоночника, но и изучить плоскости слоёв I-III поясничных позвонков на её основании.
- Периферическая количественная компьютерная томография. Данное исследование позволяет определить МПК в исследуемом отделе скелета пациента. Исследование отличается высоким качеством материалов: сверхвысоким расширением изображения и возможностью использования данных в компьютеризированных трёхмерных программах. Но высокая лучевая нагрузка не даёт использовать метод повсеместно.
- Магнитно-резонансная томография (МРТ). Метод предполагает более широкие диагностические возможности: визуализация костного мозга, определение воспалительных процессов и опухолевых инфильтратов костного мозга, позволяет диагностировать миелому, лимфому, лейкемию, метастазы, локальный отёк (характерен для ранней формы болезни Зудека), а также раннюю стадию остеопороза и переломы позвонков. Однако из-за высокой стоимости процедуры используют его не так часто.
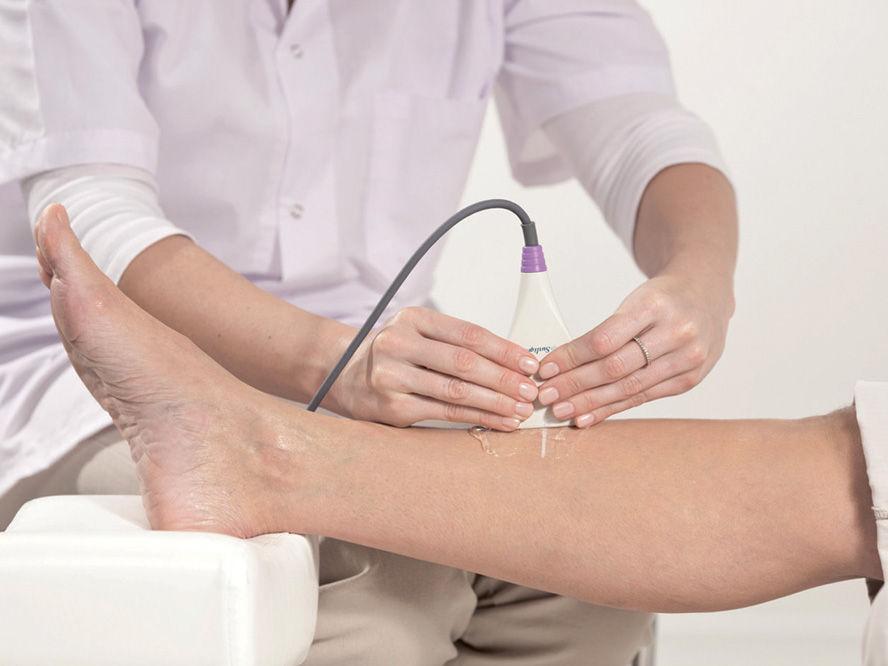
- Количественное ультразвуковое исследование (УЗИ). С помощью этого метода оценивают состояние поверхностно расположенных костей: фаланги пальцев, лучевая, большеберцовая, пяточная. Здесь можно получить дополнительную информацию о компактном веществе и архитектонике костных балок. Посредством УЗИ невозможно произвести замеры шейки бедра и тела позвонков, поэтому оно проводится вместе с денситометрией.
- Метод DXA. Двухэнергетическая рентгеновская абсорбциометрия позволяет провести наиболее точное измерение минеральной плотности кости, а также увидеть компрессионные переломы позвонков. Из-за сниженной лучевой нагрузки относится к наиболее часто используемым методам.
- Биопсия кости. Применяется для диагностики вторичных форм остеопороза и иных остеопатий, а также при подозрении на остеомаляцию (нарушение минерализации костной ткани.
Только комплексное обследование позволяет поставить грамотный диагноз, определить степень развития заболевания, назначить грамотное лечение и осуществлять контроль данного лечения с течением времени.
Узнайте больше информации на личной консультации специалиста Центра эндокринологии!
Перейти в раздел: Специалисты Центра
Вы можете записаться на консультацию эндокринолога в наш Центр эндокринологии. Мы находимся по адресу: г. Краснодар, ул. Фестивальная, 3, ФМР. Для записи звоните по телефонам, указанным на сайте, или заполните электронную запись на приём и вам перезвонят.
Читать также: